Почему после операции на позвоночнике всё только начинается
Операция на спине редко бывает «волшебной кнопкой», которая сразу возвращает к прежней жизни. Хирург чинит структуру — диск, позвонок, связки, но дальше в игру вступает другая история: травмы тканей, изменение биомеханики, страх боли и длительная реабилитация после операций на позвоночнике.
С 2020‑х подход сильно изменился: пациентов стараются поднимать и «включать в жизнь» буквально в первые сутки. В 2025 году реабилитация — это уже не просто массаж и «лёгкая зарядка», а сложная, персонализированная программа с цифровыми технологиями, датчиками и чёткими протоколами.
—
Разберёмся в терминах простым языком
Что такое травма позвоночника
Травма позвоночника — это повреждение костей (позвонков), межпозвоночных дисков, связок и/или спинного мозга из‑за удара, падения, ДТП, спорта или дегенеративных процессов.
Чаще всего говорят о трёх типах:
— Компрессионный перелом — позвонок как бы «сплющивается» сверху вниз.
— Оскольчатый перелом — позвонок раскалывается на фрагменты.
— Смещение и нестабильность — позвонки двигаются относительно друг друга больше нормы.
Если затронут спинной мозг или корешки нервов, появляются:
— онемение, слабость в руках / ногах;
— проблемы с контролем мочеиспускания и стула;
— нарушение чувствительности.
Что такое операция на позвоночнике

Операции на позвоночнике делят на несколько больших групп:
— Декомпрессивные — освобождают нервные структуры (например, удаление грыжи диска).
— Стабилизирующие — фиксируют позвонки конструкциями (винты, пластины, кейджи).
— Корректирующие — выравнивают ось (сколиоз, тяжёлые деформации).
Технически всё становится всё менее травматичным. Сейчас широко применяют:
— микрохирургические доступы;
— эндоскопические операции через 1–2 небольших разреза;
— навигацию по 3D‑моделям;
— робот-ассистированные системы для установки винтов.
Но даже самая «щадящая» операция — это всё равно контролируемая травма тканей, к которой организм должен адаптироваться.
—
Что происходит с организмом после операции: по шагам
Представим себе позвоночник и окружающие ткани как сложную конструкцию, а саму операцию — как ремонт несущей стены в доме.
Текстовая диаграмма состояния до и после:
— ДО:
— Диск выпячивается → давит на нерв → боль, слабость.
— Позвонок смещён → нестабильность.
— СРАЗУ ПОСЛЕ:
— Нервы освобождены, но отёчны.
— Мышцы рассечены или сильно растянуты.
— Введён имплантат / винты → изменена жёсткость сегмента.
— ЧЕРЕЗ НЕДЕЛИ–МЕСЯЦЫ:
— Имплант фиксируется в кости.
— Мышцы адаптируются к новой «геометрии».
— Мозг переучивается управлять движением с учётом ограничений.
Отсюда вывод: реабилитация нужна не меньше, чем сама операция. Без неё повышаются риски повторных травм, хронической боли и возврата симптомов.
—
Сколько длится реабилитация после операции на позвоночнике в реальной жизни

Формальный ответ из методичек: от 3 до 12 месяцев. Реальный — «до функциональной цели».
Если спросить «сколько длится реабилитация после операции на позвоночнике» у людей, проходящих современные программы, чаще звучат такие этапы:
— 0–2 недели — ранний послеоперационный период, человек учится безопасно вставать, ходить, сидеть;
— 3–8 недель — формируется базовая выносливость, возвращение к лёгкому быту и работе за компьютером;
— 2–6 месяцев — восстановление силы, координации, сложных движений, постепенное возвращение к спорту;
— 6–12 месяцев — донастройка: работа с выносливостью, высокими нагрузками, профспортом и тяжёлым физическим трудом.
Условно:
— офисный сотрудник после несложной микродискэктомии может вернуться к работе через 2–4 недели;
— человек тяжёлого физического труда после стабилизирующей фиксации — 4–6 месяцев и дольше.
—
Современный реабилитационный центр после операций на позвоночнике: что изменилось к 2025
Реабилитационный центр после операций на позвоночнике сейчас всё меньше похож на «санаторий с процедурками» и всё больше — на гибрид спортзала, лаборатории движения и клиники высоких технологий.
Часто используются:
— роботизированные комплексы ходьбы (экзоскелеты, беговые дорожки с разгрузкой веса);
— кинетические платформы и стабилоплатформы для тренировки баланса;
— VR/AR-системы — человек выполняет упражнения в виртуальной среде, а программа отслеживает точность движений;
— сенсорные перчатки и трекеры для оценки качества нагрузки в реальном времени.
Плюс, с 2023–2025 годов активно развивается:
— телереабилитация: пациент выполняет упражнения дома под контролем приложения и периодическими онлайн-консультациями;
— аналитика больших данных: клиники накапливают обезличенную статистику по тысячам пациентов и корректируют протоколы.
—
Классическая реабилитация vs современные протоколы
Чтобы почувствовать разницу, сравним условно:
Раньше (условно до 2015–2020 годов):
— долгий постельный режим;
— общий массаж, УВЧ, электрофорез «по стандарту»;
— универсальный набор «зарядки» для всех;
— мало внимания к психологии и мотивации.
Сейчас (современный подход):
— ранняя активизация уже в первые сутки, если это позволяет вид операции;
— чёткий протокол по нагрузке, завязанный на тип вмешательства и данные МРТ/КТ;
— объективный мониторинг (шаги, амплитуда движений, сила мышц);
— мультидисциплинарная команда: нейрохирург, реабилитолог, ЛФК-инструктор, психолог, иногда нутрициолог;
— работа не только с телом, но и со страхом движения (кинефобией), выгоранием, тревогой.
По сути, реабилитация после операций на позвоночнике стала больше походить на спортивную подготовку, только с медицинскими ограничениями.
—
Упражнения и ЛФК после операции на позвоночнике: что реально работает
Ключевые правила
Упражнения и ЛФК после операции на позвоночнике должны соответствовать трём критериям:
— безопасны именно при вашем типе вмешательства;
— дозированы по боли и усталости;
— направлены на конкретные цели (баланс, сила, выносливость, контроль движения), а не просто «чтобы что-то поделать».
Пример логики постепенного усложнения:
1. Ранний этап (дни–1–2 недели)
— дыхательная гимнастика;
— лёгкие изометрические напряжения мышц ног и пресса лежа;
— обучение переворачивания и вставания через бок.
2. Промежуточный этап (3–8 недель)
— ходьба с постепенным наращиванием дистанции;
— упражнения на мобильность грудного отдела (при сохранённых ограничениях для оперированного сегмента);
— работа над мышцами кора без скручиваний и резких наклонов.
3. Поздний этап (2–6 месяцев и далее)
— функциональные движения: приседания, выпады, упражнения с собственным весом;
— постепенное введение отягощений;
— специализированная подготовка под спорт или профессию (повороты корпуса, работа над скоростью, прыжки — строго по показаниям).
—
Боль после операции: где норма, а где тревожный сигнал
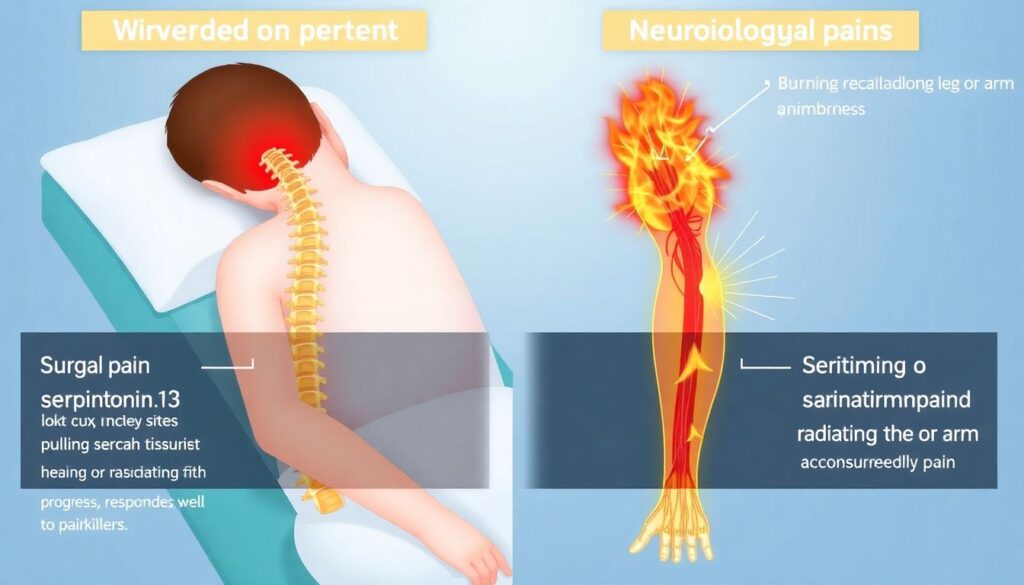
Усиливающаяся боль в первые дни после вмешательства — ожидаема. Но важно различать:
— «Хирургическую» боль — тянущая, ноющая в зоне разреза и глубже, уменьшается по мере заживления, хорошо реагирует на обезболивающие.
— «Неврологическую» боль — жгучая, стреляющая, по ходу ноги или руки, с онемением, слабостью.
Если:
— боль резко усиливается;
— возвращается или появляется заново сильная боль по ходу нерва;
— появляются новые онемения или слабость —
это повод срочно связаться с хирургом.
—
Психологический аспект и страх движения
После травмы или сложной операции многие начинают «беречь спину» так, что почти перестают двигаться.
Возникает замкнутый круг:
1. Страх → меньше движения.
2. Меньше движения → мышцы слабеют, связки теряют эластичность.
3. Слабость → даже обычная нагрузка даётся тяжелее и вызывает боль.
4. Боль → усиливает страх.
Современные программы используют:
— когнитивно-поведенческие техники;
— пошаговое «разрешение» на движения;
— обучение пациента пониманию сигналов своего тела, чтобы не бояться каждого дискомфорта.
—
Сколько стоит восстановление после операции на позвоночнике и от чего зависят цены
Вопрос «восстановление после операции на позвоночнике цены» в 2025 году стал сложнее, потому что вариантов стало больше.
На стоимость влияют:
— уровень клиники и города;
— наличие роботизированных и цифровых систем;
— формат (стационар, дневной стационар, амбулаторно плюс телереабилитация);
— длительность программы (2 недели интенсив vs 3–6 месяцев сопровождения);
— работа с узкими специалистами (нейропсихолог, специалист по боли, нутрициолог).
Парадокс: комплексная программа может стоить дороже разово, но уменьшать риски повторных операций, инвалидизации и длительной потери трудоспособности, что в сумме выходит дешевле, чем «экономный» путь с недолечиванием и рецидивами.
—
Домашняя реабилитация: плюсы, минусы и современные возможности
Домашний формат притягателен: привычная обстановка, меньше стресса, нет дороги до клиники. Но он работает только если:
— есть понятный план с расписанными упражнениями;
— пациент обучен правильной технике;
— есть контроль (очно или онлайн) и возможность корректировок.
Современные решения:
— приложения с видеоупражнениями, напоминаниями и отслеживанием прогресса;
— носимые устройства (часы, трекеры), которые фиксируют шаги, пульс, иногда даже осанку;
— регулярные онлайн-сессии с реабилитологом.
Полностью заменять реабилитационный центр после операций на позвоночнике домашним форматом чаще всего разумно только при несложных вмешательствах и стабильной картине по МРТ/КТ.
—
Типичные ошибки при восстановлении спины
— Игнорирование противопоказаний хирурга.
Пример: ранние наклоны с весом или скручивания после установки металлоконструкций.
— Перегрузка по принципу «через не могу».
Сильная вспышка боли после тренировки с выпадением из формы на недели.
— Полный отказ от движения.
Сохранение почти полного «режима щадящего лежания» месяцами.
— Слепое копирование чужих программ.
То, что помогло знакомому после одной операции, может быть вредно после другой.
—
Как понять, что реабилитация идёт по плану
Оценивать прогресс полезно не только по МРТ, но и по функциональным показателям. Признаки, что вы двигаетесь в правильном направлении:
— боль становится реже и менее интенсивной;
— увеличивается дистанция ходьбы без выраженного дискомфорта;
— проще даются бытовые дела (обуться, поднять что-то лёгкое с пола правильной техникой);
— улучшается качество сна и настроение;
— увеличивается ощущение контроля над собственным телом и движениями.
Если в течение 4–6 недель нет вообще никакого сдвига или становится явно хуже, нужна повторная очная оценка и корректировка программы.
—
Короткое резюме по современным тенденциям 2025 года
— Реабилитация стала раньше начинаться и дольше продолжаться, но более осмысленно и индивидуально.
— Уделяется внимание не только швам и снимкам, но и функции: как вы ходите, сидите, поднимаете предметы, спите, работаете.
— Цифровые технологии, роботизированные комплексы и телереабилитация расширяют возможности, но не отменяют роль опытного врача и инструктора.
— Акцент смещается с «беречь спину и ничего не делать» на «двигаться правильно, дозированно и системно».
Операция исправляет анатомию. Реабилитация учит жить с обновлённым позвоночником так, чтобы он служил десятилетиями, а не стал постоянным источником ограничений.
